介護保険とは?
介護保険とは「介護」のために支給される保険です。
介護が必要になった高齢者を社会全体で支える仕組みが介護保険です。
ドイツ・オランダなどでは、通常の医療保険から独立した社会保険制度となっています。
イギリスやスウェーデンでは、 一般税収を財源とした制度となっています。
日本では「公的介護保険」と「民間介護保険」があり、民間介護保険の保障内容には介護一時金や介護年金などがあります 。
介護保険はどんな保険?
介護保険は、介護が必要な人に、その費用を給付してくれる保険です。
保険ですから、国民で保険料を負担して、必要な方に給付する仕組みになっています。
ほかの保険と同様、給付を受けるには色々手続きをしなければなりません。また、受けられるかどうかの審査もあります。
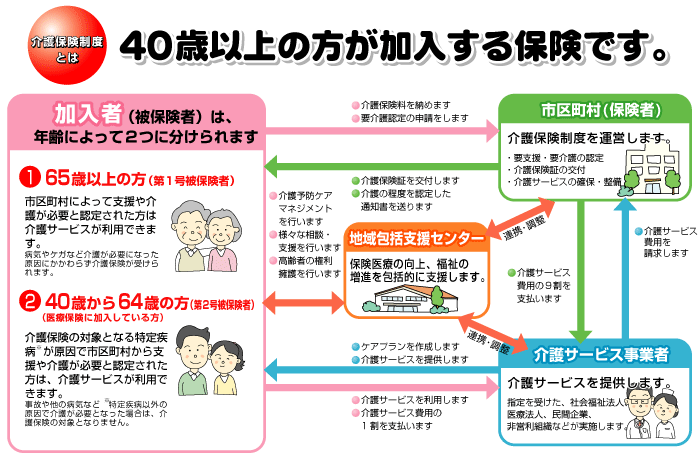
制度の運営主体は全国の市町村と東京23区で、保険料と税金で運営されています。
サービスを受けるには原則1割の自己負担が必要です。
ただし、年収280万円以上の場合は自己負担率が2割あるいは3割になります。
保険の支払いは何歳から? また金額はどうやって決まる?
40歳になると介護保険加入が義務付けられ、保険料を支払うことになります。
40歳から64歳までの被保険者は加入している健康保険と一緒に徴収されます。
給与に介護保険料率を掛けて算出され、事業主がその半分を負担します。
介護保険料率は健康保険組合によって異なります。
さらに医療保険と同じように被扶養配偶者は収める必要がありません。
国民健康保険に加入している方の場合は、所得割と均等割、平等割、資産割の4つを自治体の財政により独自に組み合わせて計算され、介護保険料率も異なります。
所得割は世帯ごとに被保険者の前年の所得に応じて算出されます。
65歳以上の被保険者は、原則として年金からの天引きで市区町村が徴収します。
しかし、介護設備の整備状況や要介護者の人数など、自治体で様々なので、自治体ごとに金額が違います。
負担が大きくなりすぎないように、また低所得者の保険料軽減のために、国の調整交付金が使われています。
サービスを受けられる被保険者とは?
介護保険の加入者には第1号被保険者(65歳以上の方)と第2号被保険者(40歳から64歳までの方)の分類があります。
保険料の支払い義務はどちらにもありますが、サービスの対象者である(受給者 は、原則として第1号被保険者だけです。
第2号被保険者は老化に起因する疾病(指定の16疾病)により、介護認定を受けた場合に限りサービスの対象となります
■介護保険の対象となる指定の16疾病(特定疾病)
- 末期がん
- 関節リウマチ
- 筋萎縮性側索硬化症
- 後縦靱帯骨化症
- 骨折を伴う骨粗鬆症
- 初老期における認知症
- 進行性核上性麻痺、大脳皮質基底核変性症及びパーキンソン病
- 脊髄小脳変性症
- 脊柱管狭窄症
- 早老症
- 多系統萎縮症
- 糖尿病性神経障害、糖尿病性腎症及び糖尿病性網膜症
- 脳血管疾患
- 閉塞性動脈硬化症・慢性閉塞性肺疾患
- 変形性関節症(両側の膝関節又は股関節に著しい変形を伴う)
介護保険被保険者証はどこでもらえる?
制度の運営主体は市区町村ですので各自治体により窓口の名称は違いますが、住んでいる自治体の介護保険課、高齢者支援課などの窓口となります。
65歳以上の方には一人ひとりに被保険者証が郵送で交付されます。
40歳から64歳までの方には、通常発行されません。
指定の疾患で介護認定されたときには発行されます。
介護認定をされていない方が介護保険被保険者証の交付を希望する場合は申請手続きが必要です。
介護保険で受けられるサービスとは?
要介護認定されると、介護保険で以下のようなサービスが受けられます。
- 支援サービス
- ケアプランの作成、家族の相談対応など
- 自宅に住む人のためのサービス(居宅サービス)
- 訪問型家事支援(掃除や洗濯、買い物や調理など)
- 身体介護(入浴や排せつのお世話)
- 訪問看護(医師の指示のもと、看護師が健康チェックや、療養上の世話など)
- 通所型デイサービス(食事や入浴などの支援や、心身の機能を維持・向上するためのリハビリやレク、おいしく、楽しく、安全に食べるための口腔清掃や口唇・舌の機能訓練などを日帰りで行う)
- デイケア(施設や病院などで、日常生活の自立のために理学療法士、作業療法士などがリハビリを行う)
- 短期滞在型ショートステイ(施設などに短期間宿泊して、食事や入浴などの支援や心身の機能を維持・向上するためのリハビリの支援など。家族の介護負担軽減や施設入居準備などに利用できる)
- 施設に入居するサービス(施設サービス)
- 特別養護老人ホーム(特養)
- 老人健康保健施設(老健)
- 介護療養型医療施設(療養病床)
- 介護用具に関するサービス
- 介護ベッド、車いす、ポータブルトイレ※1などのレンタル
- 介護リフォーム
- 手すり、バリアフリー、和式トイレを洋式になどの工事費用に補助金が支給される。最大20万円まで。利用者はその1割~3割を負担。
また、有料老人ホームで、自治体から「特定施設入居者生活介護」の指定を受けているところは、介護サービスに介護保険が適用されます。
※1 ダスキンヘルスレントでは、ポータブルトイレは販売商品となります。
サービスの申請方法とは?
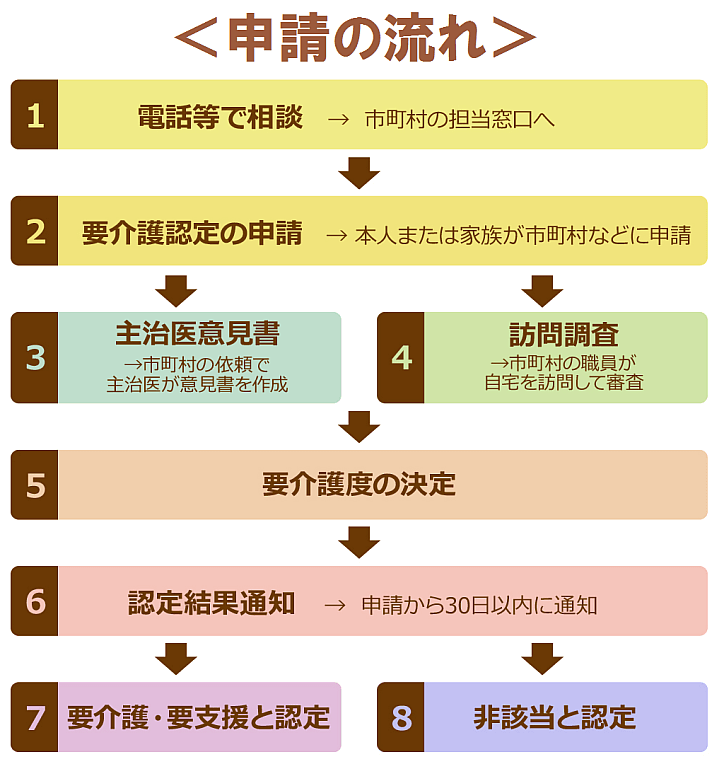
介護保険のサービスを利用するには、まずお住まいの市区町村の介護保険担当窓口に行って、申し込むことから始めます。
そして、介護保険利用の対象者であるかを判定してもらいます。これを「要介護認定」と言います。
役所の窓口で日程調整をし、役所から依頼された担当者が自宅に来て本人に問診と身体機能のチェックが行われます。その後、認定が出るまでには約2か月程度の時間を要します。
介護認定が出たら、ケアマネジャーを決めます。
自治体で地域で活動しているケアマネジャーのリストをもらえます。
その中から、自宅との距離などを考えて、何人かのケアマネジャーから説明を聞いて決めます。
ケアマネジャーは介護の計画書である「ケアプラン」を本人や家族の希望を聞きながら作成します。
さらに介護についての家族の相談にも乗ってくれます。
ケアプランが決まると、それに基づいてサービスが受けられます 。
介護予防も利用できる「予防給付」とは?
介護認定で要介護1~5よりも介護度が軽い場合、要支援1または2という認定になることがあります。
要支援1や2の方は、少し支援すれば自立して生活できる人という判定なので、身体機能の低下を予防して要介護にならないために、「予防給付」というサービスが受けられます。
予防給付でも訪問介護や、デイサービス、介護用品のレンタルや販売、介護リフォームなどが利用できます。
自己負担も1割~3割で同じです。
ただし、支給限度額が支援の場合は要介護の場合より低く設定されています。
自己負担の割合は?
介護保険は必要な人が使えるように、保険料と税金で運営されています。
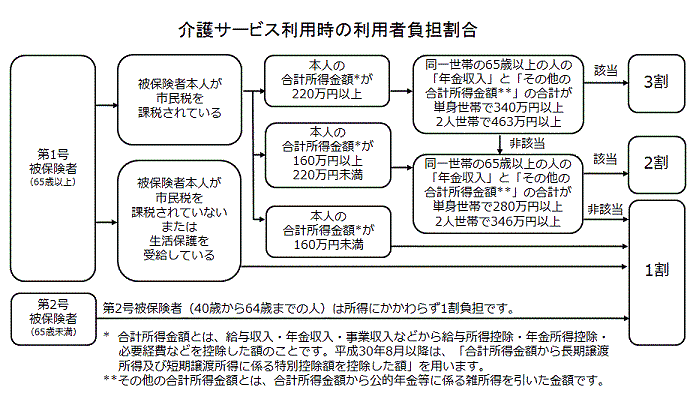
そして、所得により、1割から3割の自己負担があります。
介護保険施行当初は全員1割負担でしたが、現在は所得に応じて1割~3割負担です。
さらに平成29年6月2日に公布された「地域包括ケアシステムの強化のための介護保険法等の一部を改正する法律」の「四 介護給付及び予防給付について、一定以上の所得を有する第一号被保険者に係る利用者負担の割合を、その費用の100分の30とする。」は、平成30年8月1日から施行されることが決まりました。
現役並に所得のある高齢者は、介護保険利用時の自己負担割合が3割になります。
今まで2割負担だった人のうち、単身者の場合、年金収入などが340万円以上(年金収入のみの単身者だと344万円)の人が3割負担となります 。
介護保険には1ケ月に利用できる上限金額がある?
■介護度別・支給限度額(月間)
それ以上のサービスを受けたい場合は全額自己負担とはなりますが、受けられないということではありません。
次が介護度に応じた支給限度額表です。介護保険は点数制ですが、下表は1点10円で換算しています。
1点の単価は10~11.40円で、賃金の地域差により決まっています。
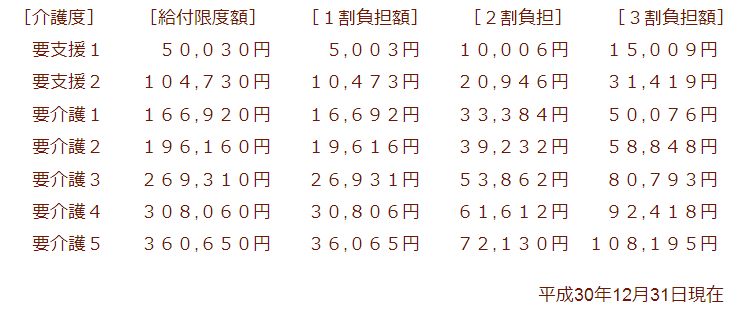
上記表のように介護度が高くなると、必要な介護も増え、費用も高額になっていきます。
年金の中から毎月これだけの費用を払うのは大変な家庭もあると思います。
保険負担限度額とは?
収入や資産が少ない家庭などを対象に、介護保険施設を利用する場合の食費と住居費に対して負担限度額認定制度があります。認定されると認定証が発行されます。
これにより支払限度額以上の支払いを免除されます。
認定証はお住まいの市区町村に申請して発行してもらいます。


丁寧にお答えいたします!
制度の成り立ちは?
日本の老人福祉制度は高齢化率5.7%の1960年代に始まりました。
70年代には老人医療費無料化が実施され、安心して医者にかかれるようになりました。
その後社会的入院や寝たきり老人が問題化し、医療費の高騰を招きます。
高齢化率も80年代には9.1%に達し、医療が必要ではない生活の支援(介護)のための長期入院が増え、病床が足りなくなります。
90年代には12%に達した高齢化率で、今後の政策転換を余儀なくされました。
今までの施設介護から在宅介護に移行すること、核家族に介護の負担を過剰に負わせないようにすることを目的として2000年に介護保険が施行されました。
高齢者の介護を社会全体で支え合う仕組みの創設です。
介護保険制度の改正、今後のゆくえは?
2000年に施行された介護保険制度ですが、新しい制度ですから、見直しをしながら実情に合ったものにしていこうという意図で、3年ごとに見直されることになっています。
少子高齢化が予想以上のスピードで進行し、改正がそれを追いかけているような格好になっています。
介護保険制度は3年ごとに見直しされ、これまでに5回大きな改正が行われています。
方向性としては介護予防に重点が置かれるようになったこと、社会で高齢者を見守るような仕組みを取り入れたことなど、高齢者を社会の一員として家庭に閉じ込めないようにすることです。
また、介護事業者の不正防止、介護職員の確保なども改善されてきています。
一番新しい2018年度では、財政問題の改善のため、収入のある高齢者には応分の負担を求めました。
永続的に制度を運営していくための措置です。
日常生活支援総合事業などの新しい動きとは?
介護保険の認定調査で要介護1~5までの認定にならなかった方は、介護保険の給付を受けられません。
しかし要支援1,2や認定ナシの方に対しても、今後、要介護者にさせないための支援が必要です。
そこで日常生活支援総合事業などの新しい動きが生まれています。
要支援者の方は訪問型や施設型のサービスが受けられ、要支援の認定を受けていなくても、栄養改善を目的とした配食や見守りなどのサービスを受けることができます。
介護保険外サービスとは?
要介護人口が増え、それを支える若者が減少していくことが予想される中、介護保険サービスは今より縮小していくことが考えられます。
そこで介護が必要になっても住み慣れた地域・自宅で暮らし続けるための「地域包括ケアシステム」の構築が急がれています。
ポイントの一つは「自助」です。
すなわち国の財源を使わない「保険外サービス」の普及と充実が考えられています。
公的支援で不足する分は、自費で保険外サービスを利用して自立した生活をすることが求められます。
介護保険外サービスには民間企業が参入してきており、厚生労働省・経済産業省・農林水産省が合同で「保険外サービス活用ガイドブック」を作成しました。
魅力的な企画やサービスの質、安全、コンプライアンスなどを確保して、高齢者の福祉を担うものになることを願っています。
介護保険は様々なルールや手続き、審査や更新など、初めて利用する方はハードルが高いと思われることもあると思いますが、しかし、利用してみると、本人や家族にとってとても助けになる制度です。
核家族化が進んで、高齢者を家庭だけで介護することが難しい時代です。
是非、自治体の窓口を訪ねてみましょう。介護保険の利用について詳しく説明してくれます。
平日お仕事をされている方が役所に行くのはなかなか大変です。事前に下調べをしたり、電話で問い合わせたりしてから出かけると話がスムーズにできて、時間の節約にもなります。
介護保険を利用するまでには、相談に行って、介護認定の訪問を受けて、利用するサービスの事業者と面会してと、何回か平日を使うことになるので、職場に介護休暇など、こういう時に休みが取れる制度があるかどうかを調べておくのも大切だと思います


丁寧にお答えいたします!





































